SNSなどで「明日からすべての病院や診療所で医療安全管理者が義務化される」といった情報を見かけて、驚いた方もいるのではないでしょうか。「また新しい委員会や業務が増えるの?」「今の人数でどうやって回すの?」と不安に感じるのは当然のことです。
この記事では、2026年4月に施行された制度改正の正しい内容と、それが現場で働く看護師の毎日にどう関わってくるのかを、分かりやすく整理してお伝えします。
医療安全管理者が義務化って本当?まず結論から整理します

SNSで拡散された情報には正しい部分もありますが、そのまま鵜呑みにすると現場で混乱を招きかねない「誤解」も含まれています。まずは、一次情報である厚生労働省の通知をもとに、正確な事実関係を整理しましょう。
2026年4月から何が変わったのか

厚生労働省の医療法施行規則の改正により、2026年(令和8年)4月1日から新たに「医療安全管理者の配置」と「医療安全管理に関する記録の整備」がルールとして定められました。これまでも医療機関には安全管理の指針づくりや委員会設置などが求められていましたが、今回の改正で「担当者(管理者)」と「記録」の存在が法律上ではっきりと位置づけられたことになります。
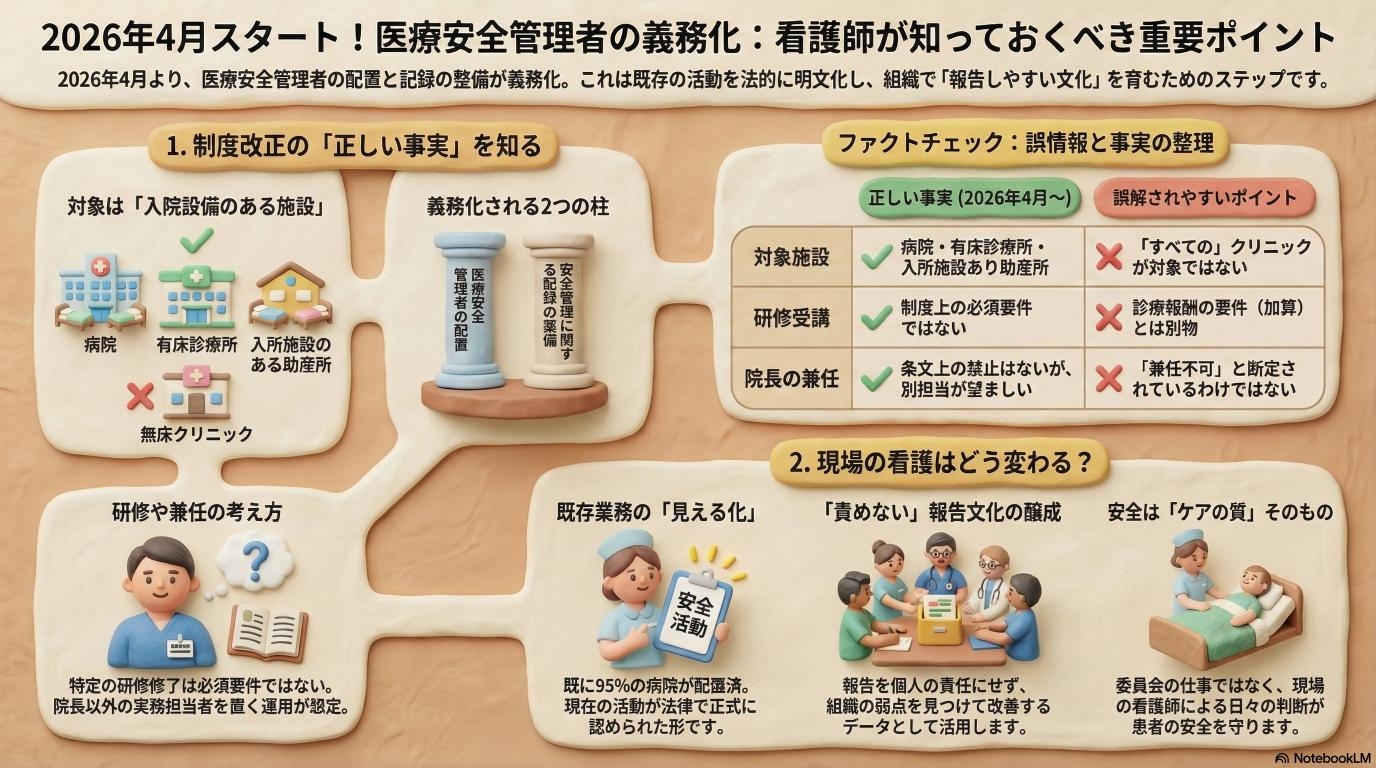
対象になるのはどの医療機関か
ここが情報として一番誤解されやすいポイントです。SNSでは「すべての病院や診療所、助産所」と言われることがありましたが、これは正確ではありません。 今回の配置義務の対象となるのは、「病院」「患者を入院させるための施設を有する診療所(いわゆる有床診療所)」「入所施設を有する助産所」です。つまり、入院や入所設備を持たない無床のクリニックなどは対象外です。「すべての」施設にいきなり義務が課せられたわけではないので、ご自身の職場が該当するかどうかをまず確認することが大切です。
| 項目 | 2026年4月改正でのルール | 現場での解釈・注意点 |
| 対象となる施設 | ・病院 ・有床診療所 ・入所施設のある助産所 | 無床クリニックは対象外です。SNSの「すべての施設で義務化」は誤りなので注意が必要です。 |
| 新たに義務化されたこと | ・医療安全管理者の配置 ・医療安全管理に関する記録の整備 | これまで現場で行ってきた安全活動の担当者と記録が、法的に「見える化」された形です。 |
| 院長の兼任について | 法律の条文に「兼任不可」とは明記されていない | 厚労省の指針上「管理者の指示で動く実務担当者」を想定しているため、別の人を立てるのが自然な運用です。 |
| 研修の受講義務 | 新しい配置基準そのものに「研修修了」の必須要件はない | 診療報酬の「医療安全対策加算」を取るための要件(厳しい)や、2029年義務化予定の別研修と混同しないよう注意が必要です。 |
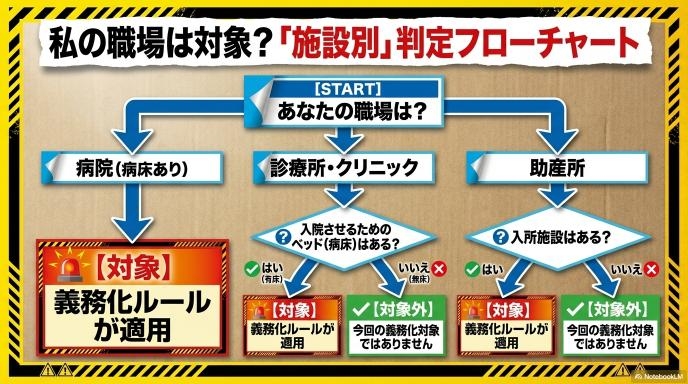
SNSで広がった情報のうち、正確な部分と注意が必要な部分
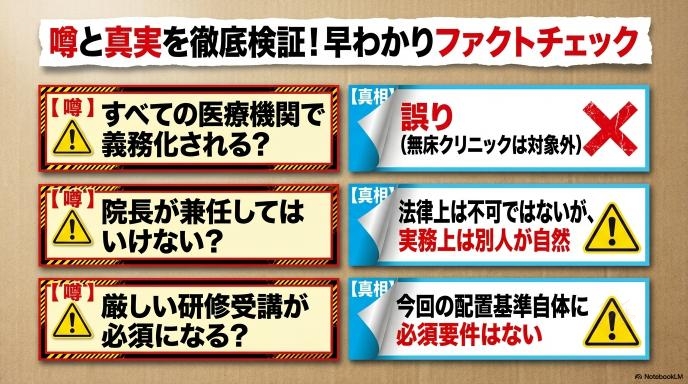
「院長の兼任は不可」「研修は義務ではない」といった情報も飛び交っています。 結論から言うと、「研修の受講が必須要件ではない」というのは概ね事実です。今回の配置基準では、診療報酬(医療安全対策加算)を取るための厳しい管理者要件と比べると、資格や研修の要件はいくぶん緩やかに設定されています。 一方で「院長の兼任不可」については、厚労省の通知本文にそうした一文が直接書かれているわけではありません。ただし、制度の目的上「管理者(院長など)から指示を受けて実務を行う人」を置くことが前提となっているため、別の実務担当者を立てるのが自然な解釈です。このあたりの細かい運用ルールは、今後の追加通知でより明確になっていくと考えられます。
今回の改正は“新しい仕事”というより、現場で続けてきたことの明文化
「義務化」という言葉を聞くと、これまでにない全く新しい仕事が上から降ってくるように感じて身構えてしまいますよね。しかし、今回の制度改正は、ゼロから新しい業務を作り出すものではありません。これまで現場の看護師たちが担ってきた活動が、法律の文章として「見える化」されたものと捉えるのが自然です。

医療安全はもともと現場にあった大事な業務
厚労省のデータによると、すでに約95%の病院で医療安全管理者が配置されており、その多くを看護師が担っています。つまり、多くの病院ではすでに「医療安全管理者」という役割が存在し、機能しているのです。今回の改正は、すでに現場で実践されている安全確保のための仕組みを、法律の枠組みの中にきちんと明記したという側面が強いと言えます。
なぜ今あらためて医療安全管理者の配置が明記されたのか
これまでの医療法でも、安全指針の整備や委員会の開催、職員研修の実施などは求められていました。しかし、それを誰が中心となって動かすのかという「実務の要」が曖昧になりがちでした。医療安全管理者の配置が明記されたことで、委員会の運営をサポートし、事故報告を分析して現場の改善につなげる「旗振り役」の存在が、より公式に認められたことになります。
制度が変わることで、現場の意識はどう変わるのか
担当者が明確になることで、「誰に報告すればいいのか」「誰に相談すればいいのか」という導線がはっきりします。これは現場の看護師にとって、決してマイナスなことではありません。これまで一部のスタッフの個人的な努力や熱量に頼っていた安全管理が、組織全体のシステムとして機能しやすくなるきっかけになります。

看護師にとって医療安全は「委員会の仕事」ではなく、毎日の判断そのもの

医療安全管理者というポストができると、つい「安全管理は担当者や委員会の仕事」と考えてしまいがちです。しかし、実際に患者さんの一番近くで安全を守り、小さな異変に気づけるのは、現場で働く看護師の毎日の判断と行動に他なりません。
インシデント報告は“提出して終わり”ではない
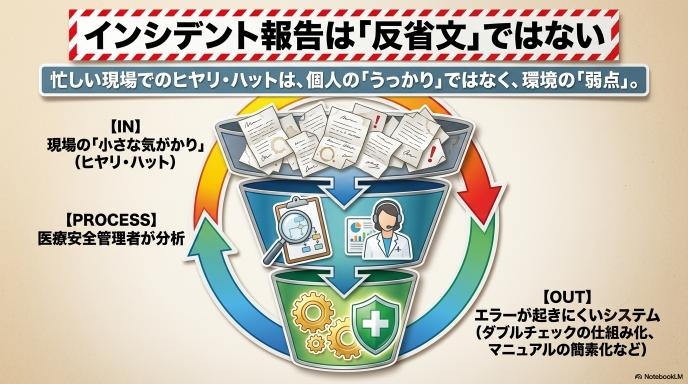
忙しい業務の合間を縫ってインシデントレポートを書くのは、本当に骨の折れる作業です。時には「書いても何も変わらない」と感じてしまうこともあるかもしれません。しかし、インシデント報告の本当の目的は、反省文を書くことではなく「現場に潜む危険の種を組織全体で共有すること」です。集まった報告を分析し、次の事故を防ぐための具体的な対策(仕組みづくり)に変換することが、医療安全管理者の重要な役割になります。
ヒヤリ・ハットを再発防止につなげる視点
「薬の量を取り違えそうになった」「転倒しそうになったけれど間一髪で支えた」といったヒヤリ・ハットの段階で情報を拾い上げることは、重大な医療事故を防ぐ最大の防御策です。個人の「うっかり」で片付けるのではなく、「なぜそのミスが起きそうになったのか」「どうすれば防げる環境になるのか」を考える視点が、これからの現場にはより一層求められます。
忙しい現場ほど安全文化が問われる理由
人手が足りず、時間に追われている現場ほど、確認作業が疎かになりインシデントのリスクは高まります。「気をつけてね」という個人の注意力だけに頼るのには限界があります。だからこそ、医療安全管理者が中心となり、エラーが起きにくいシステム(配置の工夫、ダブルチェックの仕組み化、マニュアルの簡素化など)を作っていくことが、結果的に現場の看護師を守ることにつながるのです。
医療安全管理者が置かれることで、現場はこう変わるかもしれない
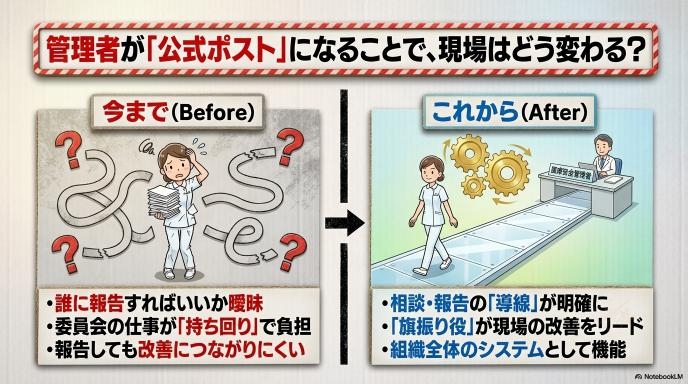
制度が変わり、医療安全管理者が明確に位置づけられることで、日々の業務にどのような変化が起きるのでしょうか。単に「チェックする人が増える」とネガティブに捉えるのではなく、現場をより良くするためのサポート役が明確になると考えることが大切です。
報告しやすい空気がある職場と、ない職場の差
医療事故を未然に防ぐために最も重要なのは、「ミスやヒヤリ・ハットを隠さずに報告できる文化」です。報告した人が責められたり、評価を下げられたりする職場では、誰も本当のことを言えなくなってしまいます。医療安全管理者が機能している職場では、インシデントは「個人の責任を追及するもの」ではなく「組織の弱点を見つけ、改善するための貴重なデータ」として扱われます。この「非懲罰的な学習文化」が根付くかどうかが、現場の働きやすさを大きく左右します。

部署ごとのバラつきを減らす役割
同じ病院や施設内でも、「A病棟では厳密にダブルチェックしているけれど、B病棟では少し曖昧になっている」といったルールのバラつきはよく起こります。医療安全管理者は、こうした部署間のギャップを埋め、施設全体で統一された安全基準を浸透させる横断的な役割を担います。特定の部署だけで抱え込んでいた課題が、施設全体で共有・解決されやすくなるというメリットがあります。

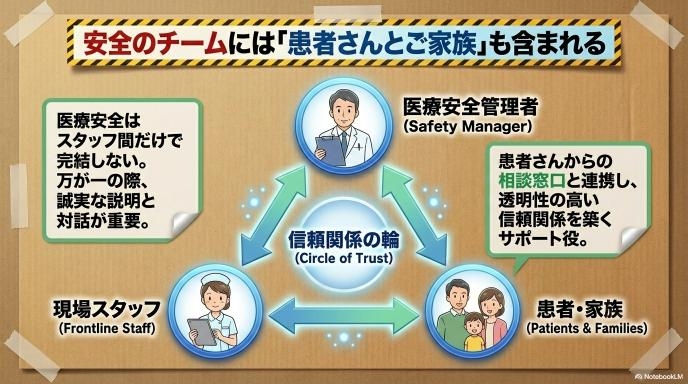
患者・家族対応にも医療安全の視点が必要になる
医療安全は、スタッフ間だけで完結するものではありません。万が一インシデントや事故が起きてしまった際、患者さんやご家族への誠実な説明と対話が非常に重要になります。医療安全管理者は、そうした場面での対応をサポートしたり、患者さんからの相談窓口と連携したりする役割も期待されています。「患者さんも医療安全のチームの一員である」という視点を持つことが、より透明性の高い信頼関係につながります。
誤解されやすいポイント 院長の兼任や研修の扱いはどう見るべきか
SNSなどで発信される情報は、インパクトを強めるために一部が強調されたり、断定的な表現になったりすることがあります。現場で不要な混乱を避けるためにも、制度の文言と実際の運用方針を冷静に見極める視点が必要です。
制度の文言と現場の運用は分けて考える
「院長の兼任は不可」という情報が広がりましたが、前述の通り、厚生労働省の通知本文にその言葉が直接書かれているわけではありません。しかし、医療安全管理の指針では「管理者の指示を受けて業務を行う者」とされているため、実務上は院長とは別の担当者を立てる仕組みになっています。法律の文言そのものと、施設が実際にどう運用していくか(あるいは今後どのような詳細な通知が出るか)は、分けて捉えておく必要があります。
研修は必須なのか、それとも推奨なのか
今回の医療法改正による配置義務においては、特定の研修修了が「絶対条件」として明記されているわけではありません。しかし、診療報酬上の「医療安全対策加算」を取得するための管理者には、所定の研修要件が厳格に定められています。また、これとは別に、一定の手術や分娩を行う施設を対象とした「医療事故対応に関する研修」が2029年から義務化される予定もあります。これらが混同されて伝わっているケースが多いため、「どの制度の話をしているのか」を区別することが大切です。
断定的な情報に飛びつかないための見方
「明日から義務化!」「全員研修が必要!」といった強い言葉を目にすると焦ってしまいますが、医療制度の変更には必ず厚生労働省からの一次情報(通知や検討会の議事録など)が存在します。SNSの短い文章だけで判断するのではなく、まずは自分の勤務先が対象施設なのか、そして施設内でどのような方針が示されているのかを確認する冷静さが求められます。
まとめ 医療安全管理者の配置義務化で、看護師が今こそ考えたいこと

2026年4月からの医療安全管理者の配置義務化は、現場を縛るための新しいルールではなく、これまで当たり前に行ってきた安全への取り組みを、より確実なものにするための制度改正です。
制度改正で押さえるべきポイント
対象となるのは、病院、入院設備のある診療所、そして入所施設のある助産所です。無床のクリニックなどは対象外となります。この改正により、医療安全の担当者と記録の整備が法律上明確になりましたが、これは全く新しい仕事が生まれるというより、既存の安全管理体制を底上げし、明文化する意味合いが強いものです。
現場で本当に大切なのは「報告できる文化」
制度がどれほど立派でも、現場のスタッフが「小さな気がかり」を声を大にして言えない環境では、本当の医療安全は実現しません。インシデント報告は、自分や同僚、そして何より患者さんを守るための「気づきの共有」です。報告した人が称賛され、そこから新しい対策が生まれる前向きな文化を作っていくことが、一番の近道になります。
医療安全は特別な活動ではなく、ケアの質そのもの
医療安全管理者が中心となってシステムを整えることは重要ですが、実際に患者さんの変化に一番早く気づき、エラーの連鎖を断ち切れるのは、ベッドサイドにいる看護師です。医療安全は特別な委員会の仕事ではなく、毎日の看護ケアの質そのものです。今回の制度改正をひとつのきっかけとして、今の職場の安全文化や報告のしやすさについて、現場のスタッフ同士で話し合ってみてはいかがでしょうか。
参考元一覧
- 厚生労働省
- 公益財団法人 日本医療機能評価機構
- 一般社団法人 日本医療安全調査機構

コメント