「さっきまで普通に話していたのに……」医療現場において、一見落ち着いているように見えた患者さんの容態が急変し、取り返しのつかない事態になることがあります。
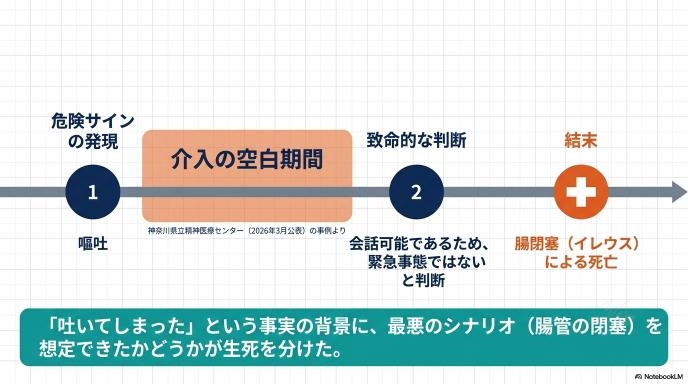
2026年3月に公表された神奈川県立精神医療センターでの医療事故調査報告書では、患者さんの「嘔吐」というサインがあったにもかかわらず、会話ができていたことなどから報告や検査が遅れ、腸閉塞で亡くなるという痛ましい経緯が明らかになりました。
この記事では、この事例を教訓に、なぜ危険なサインが見落とされてしまうのか、精神科特有の難しさや、明日から見直せる「報告と観察」のポイントを紐解きます。
一見落ち着いて見える患者ほど、見逃しが起こる
会話できることは“安全”の証明にはならない
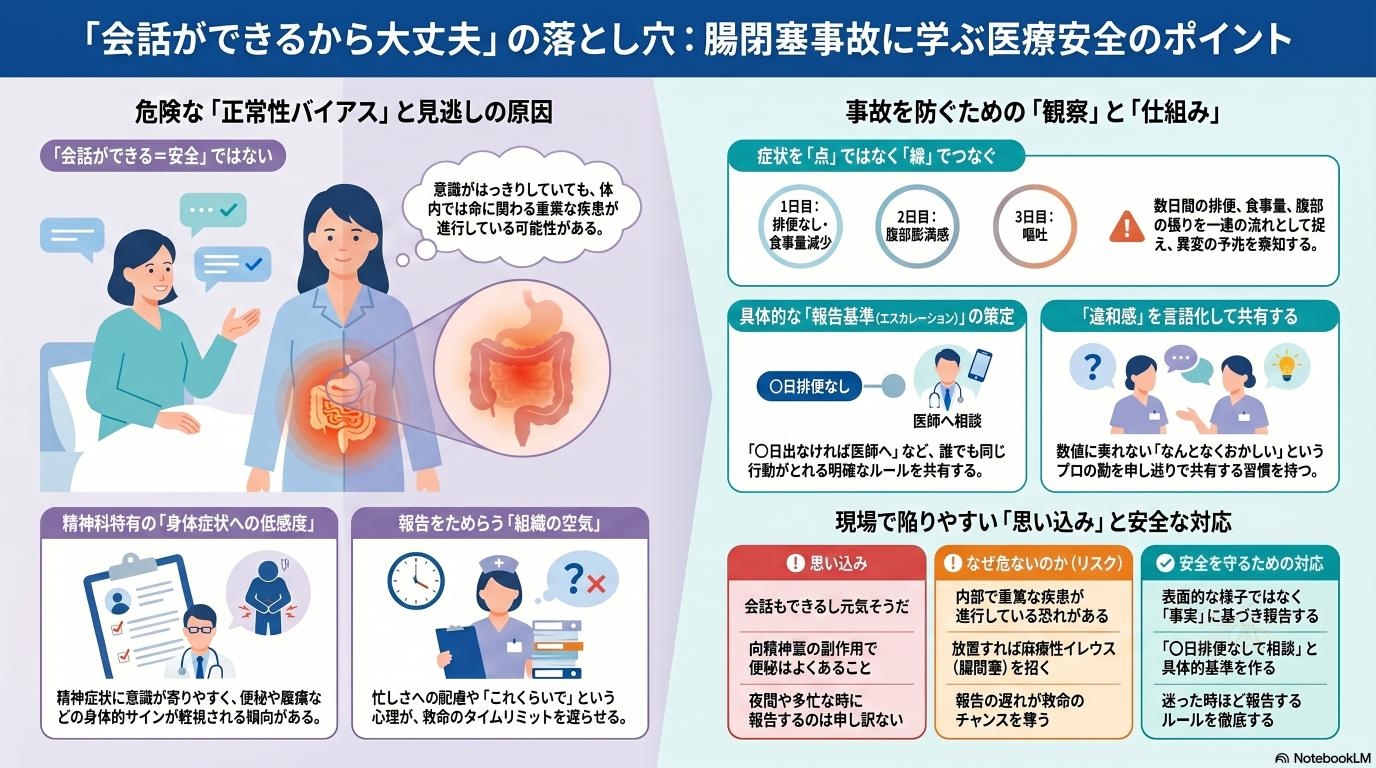
病院の中で患者さんが「痛い」「苦しい」と激しく訴えていれば、医療スタッフはすぐに異常を察知して対応に動きます。しかし、医療事故が起きやすいのは、むしろ「一見すると普段と変わらないように見える」ケースです。
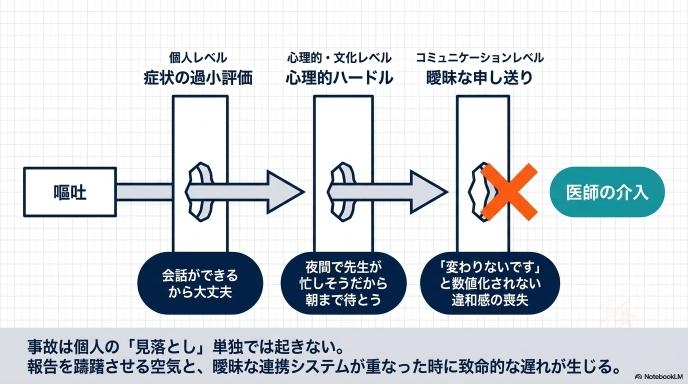
2026年3月に神奈川県立精神医療センターが公表した医療事故の調査報告では、入院中の患者さんが嘔吐をした後、すぐに医師への報告や詳しい検査が行われず、後に腸閉塞(イレウス)で亡くなるという痛ましい事案が明らかになりました。この時、患者さんは嘔吐後も普通に会話ができていたとされています。「受け答えがしっかりしているから、まだ緊急事態ではないだろう」という認識が、重大なサインを見落とす落とし穴になってしまうのです。
嘔吐の背景をどう考えるかで初動は変わる
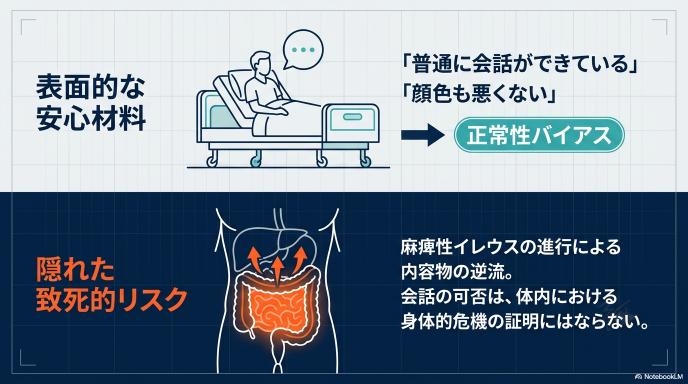
「吐いてしまった」という事実をどう捉えるかは、医療現場において非常に重要です。単なる食べすぎや軽い胃腸炎と考えるか、それとも「腸が詰まっていて、行き場を失った内容物が逆流しているのではないか(腸閉塞のサイン)」と疑うかで、次に取るべき行動は全く変わります。
会話ができるほど意識がはっきりしていても、体の中では命に関わる状態が進行していることがあります。目に見える「会話」という安心材料に引っ張られず、最悪のシナリオを想像して初動を起こせるかが、医療安全の大きな鍵を握っています。
なぜ報告と検査が遅れたのか
| 現場で起きがちな状況(危険な思い込み) | なぜ危ないのか(リスク) | 安全を守るための対応(あるべき姿) |
| 「会話もできるし、顔色も悪くないから大丈夫」 | 意識がはっきりしていても、体内で重大な疾患(腸閉塞など)が進行している可能性がある。 | 表面的な様子だけで判断せず、嘔吐や便秘などの「事実」に基づいて医師に報告する。 |
| 「精神科の薬を飲んでいるから、便秘はよくあること」 | 便秘を甘く見ると、薬の副作用と合わさって重篤なイレウス(腸閉塞)を引き起こす恐れがある。 | 「〇日出なかったら下剤」「〇日出なかったら医師に相談」という明確な基準を作る。 |
| 「今は夜勤帯で先生も忙しそう。朝まで様子を見よう」 | 報告の遅れが、救命できるタイムリミットを過ぎてしまう原因になる。 | 迷った時ほど報告する。急変時のエスカレーション(誰に・いつ報告するか)のルールを徹底する。 |
| 「それぞれの症状を、その日ごとの単発の出来事として扱う」 | 「点」で観察していると、病気が悪化していくグラデーションに気づけない。 | 数日間の食事量・排便・腹部の状態などを「線」でつなぎ合わせ、カルテや申し送りで流れを共有する。 |
症状の重さが共有されないと判断はばらつく
病院はチームで動いています。看護師が患者さんの異変に気づき、それを医師に報告して初めて、検査や治療の指示が出ます。この「気づき」から「報告」までの間に壁があると、対応はどんどん遅れていきます。
「ちょっと吐いたけれど、本人は元気そうだから様子を見よう」「今は夜間で先生も忙しそうだから、朝の回診まで待とう」といった個人の判断が重なると、結果的に「医師に症状の重さが伝わらない」という事態が起きます。それぞれが少しずつ様子を見てしまった結果、気づいたときには手遅れになってしまうのが、報告遅れの典型的なパターンです。
精神科では身体症状への感度が下がりやすい場面がある
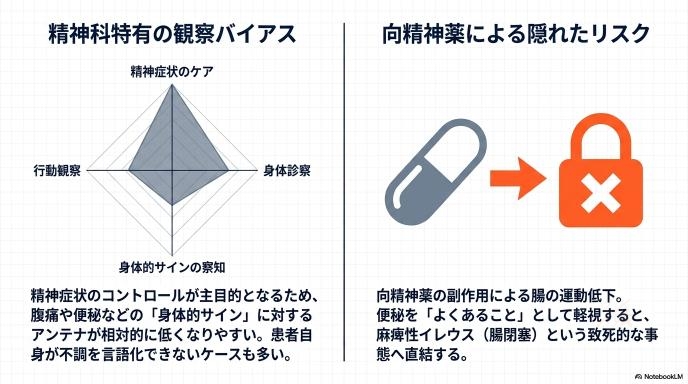
精神科の病院や病棟では、心のケアや精神症状のコントロールが主な治療目的となります。そのため、スタッフの意識がどうしても精神面に寄りやすく、お腹が痛い、便が出ないといった「身体的な症状」へのアンテナが、一般の病院に比べて低くなりがちな環境にあります。
また、精神疾患を持つ患者さんの中には、自分の体の痛みや不調をうまく言葉にして伝えられない方もいます。だからこそ、周囲のスタッフが「隠れた身体のサイン」に気づくための仕組み作りが強く求められています。
向精神薬と便秘・腸閉塞をどう捉えるべきか
便秘を“よくあること”で済ませない視点
精神科の治療で使われる薬(向精神薬)の中には、副作用として腸の動きを鈍くさせるものがあります。そのため、薬を飲んでいる患者さんにとって「便秘」は非常によくある悩みのひとつです。
しかし、「よくあること」だからといって放置してよいわけではありません。便秘が長期間続くと、便が石のように硬くなって腸を塞いだり、腸の動きが完全に止まってしまう「麻痺性イレウス(腸閉塞)」を引き起こす危険性があります。たかが便秘と軽く見ず、命に関わる病気の入り口であるという認識を持つことが重要です。
嘔吐、腹部症状、食事摂取の変化を点ではなく線で見る
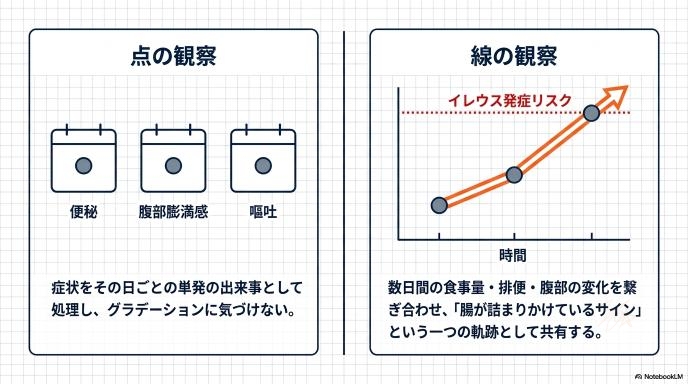
腸閉塞は、突然起きるわけではありません。多くの場合、前兆があります。 「ここ数日、排便がない」 「お腹が張っていると言っていた」 「ご飯を残す量が増えた」 「そして今日、嘔吐した」
これらの出来事を、「昨日は昨日」「今日は今日」とバラバラの点として捉えていると、危険に気づけません。数日間の変化を一つの「線」としてつなぎ合わせ、「これはただの便秘や嘔吐ではなく、腸が詰まりかけているサインだ」とチーム全体で気づけるような、カルテの記録や申し送りの方法が求められます。
医療安全の問題は、個人の見落としだけでは終わらない
報告しやすい空気がなければ異変は埋もれる
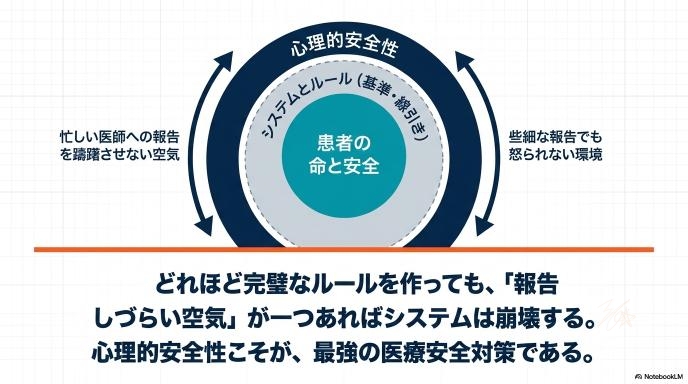
医療事故が起きた際、「気づけなかった個人のスキル不足」が原因にされがちですが、本質はそこではありません。「異変を感じたときに、迷わず医師や先輩に報告できる環境だったか」という組織の問題が大きく関わっています。
「こんな些細なことで報告したら怒られるかもしれない」「忙しそうだから話しかけづらい」といった空気が職場にあると、どんなに優秀なスタッフでも報告をためらってしまいます。心理的に安全な職場環境を作ること自体が、患者さんを守る医療安全そのものです。
カンファレンスが形だけだと、危険は共有されない
定期的な会議(カンファレンス)や毎日の申し送りも、ただ決まった項目を読み上げるだけの形骸化したものになっていては意味がありません。
「便秘が続いている患者さんがいる」「少しお腹が張っている気がする」といった、数値には表れない“ちょっとした違和感”をどれだけすくい上げ、チームの課題としてテーブルに乗せられるかが、重大な事故を未然に防ぐフィルターの役割を果たします。
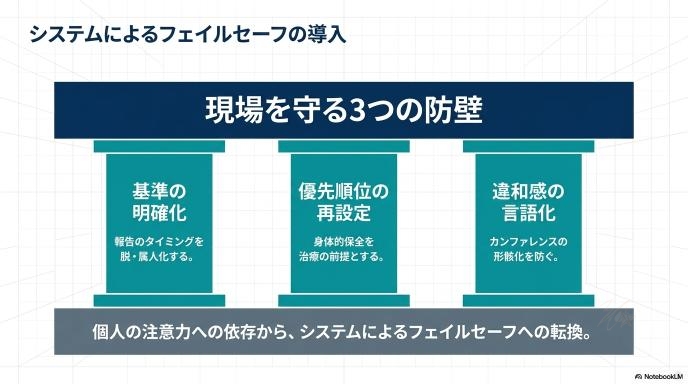
現場で見直したい3つのポイント
いつ医師へ報告するかの基準を曖昧にしない
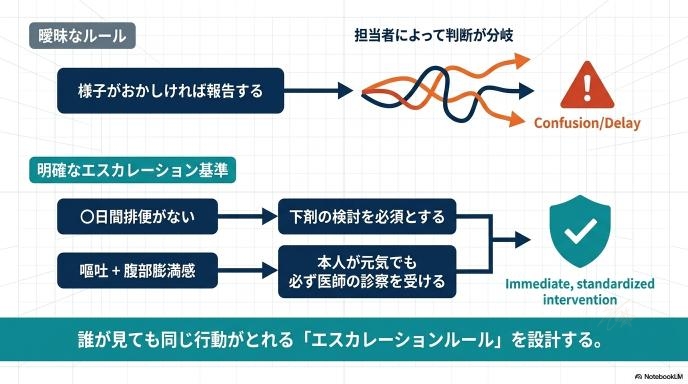
「様子がおかしければ報告する」という曖昧なルールでは、人によって判断が分かれます。「〇日間排便がなければ下剤を検討する」「嘔吐があり、腹部の張りがあれば、本人が元気でも必ず医師の診察を受ける」といった、誰が見ても同じ行動がとれる具体的な基準(エスカレーションルール)を作ることが第一歩です。
身体症状を含めた観察の優先順位をチームでそろえる
精神科であっても、まずは「身体の安全」が確保されていなければ治療は成り立ちません。バイタルサイン(血圧や脈拍)の測定だけでなく、排泄の状況や食事量など、身体的な健康状態をチェックする項目を、日々の業務の優先順位の上位にしっかりと位置づける必要があります。
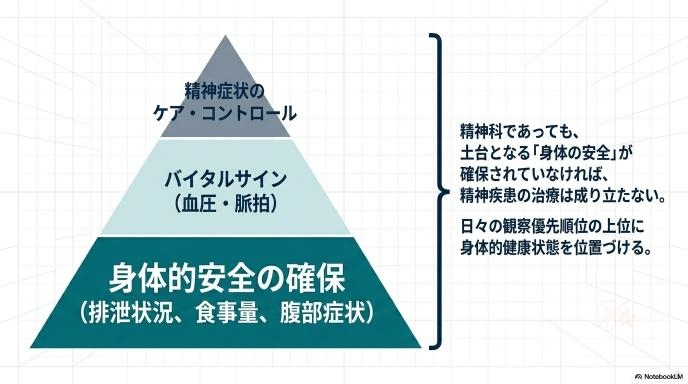
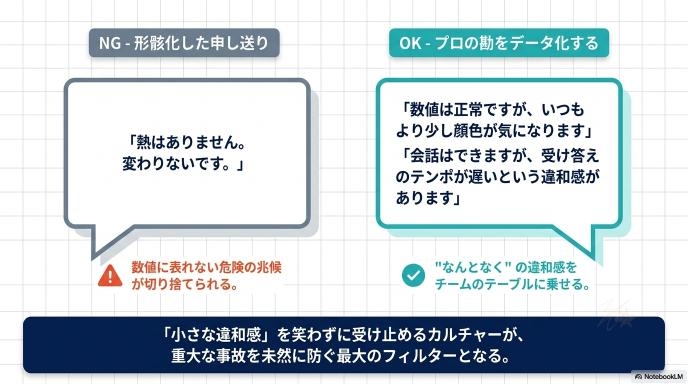
申し送りで“違感”を言語化する習慣を持つ
「熱はありません。変わりないです」で終わらせず、「数値は正常ですが、なんとなくいつもより顔色が気になります」「会話はできますが、少し受け答えのテンポが遅いです」といった、スタッフの“プロの勘”や“違和感”を言語化して伝える習慣をつけることが大切です。その小さな違和感の共有が、患者さんの命を救うきっかけになります。
まとめ
“まだ大丈夫”が続く現場ほど、安全対策は必要になる
「会話ができるから」「いつもの便秘だから」という、“まだ大丈夫だろう”という正常性バイアス(都合の悪い情報を過小評価してしまう心理)は、どんな医療現場でも起こり得ます。
今回の事例から私たちが学べるのは、個人の注意力に頼るのではなく、「人が見落としそうになるポイントを、システムやチームのルールでどうカバーするか」ということです。普通に見える日常の中にこそ、医療安全を見直すヒントが隠されています。

参考元
- 神奈川県立精神医療センター 神奈川県立精神医療センターにおける医療事故の公表について(2026年3月30日) https://seishin.kanagawa-pho.jp/info/news/kishahappyou20260330.html
- テレビ神奈川(tvk) 【医療事故】精神医療センターで入院中の40代男性死亡 腸閉塞で https://www.tvk-yokohama.com/tvknews/news0.php

コメント