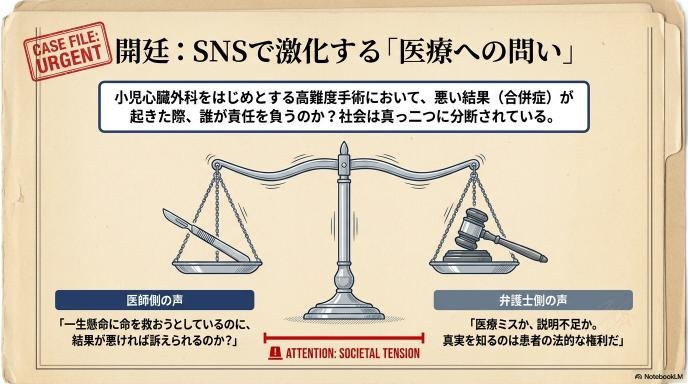
SNSを開くと、医療ニュースをめぐって医師と弁護士が激しく議論を交わしているのを目にすることがあります。最近も、小児心臓外科という非常に難易度の高い手術の「合併症」と「訴訟責任」について、大きな話題になっていました。
「一生懸命命を救おうとしているのに、結果が悪ければ訴えられるのか」と嘆く医師。 「医療ミスがあったか、説明が足りなかったかを見るのが法的な権利だ」と主張する弁護士。
どちらの言い分も、それぞれの立場から見れば間違っていません。ただ、医師の隣で処置の介助につき、ご家族の涙や怒りをベッドサイドで直接受け止めている看護師の立場からすると、「どっちが正しいか」という二項対立だけでは割り切れない、ひりひりとした現場のリアルがあります。
この記事では、難易度の高い手術で起きる「合併症」と「訴訟」の壁について、そしてなぜここまで議論がすれ違うのかを、ベッドサイドに立つ看護師の視点から紐解いていきます。
医師と弁護士の議論がここまで荒れる理由
SNSでの議論を見ていると、まるで医師と弁護士が「敵同士」のようにバチバチとやり合っているように見えます。しかし、感情的な言葉をそぎ落としていくと、両者が見ている「景色」そのものが全く違うことがわかってきます。
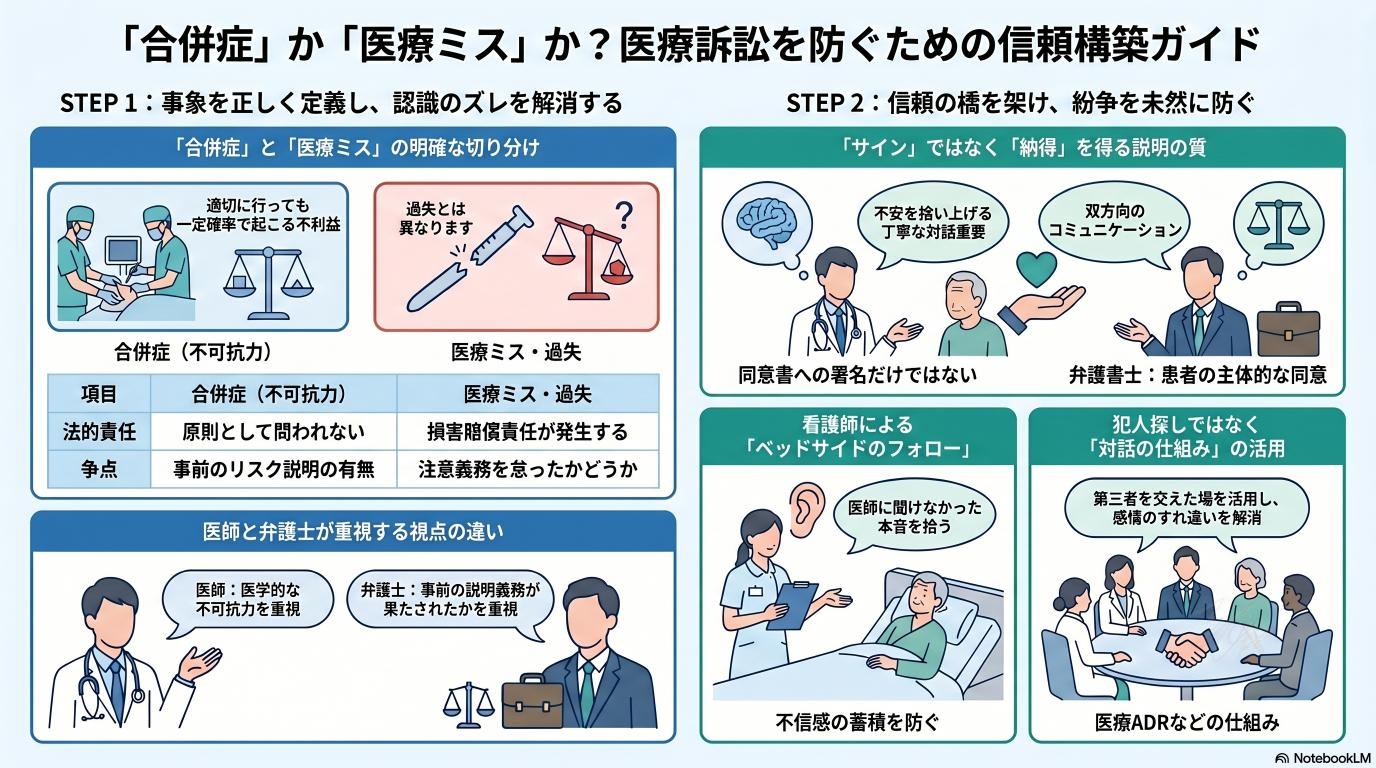
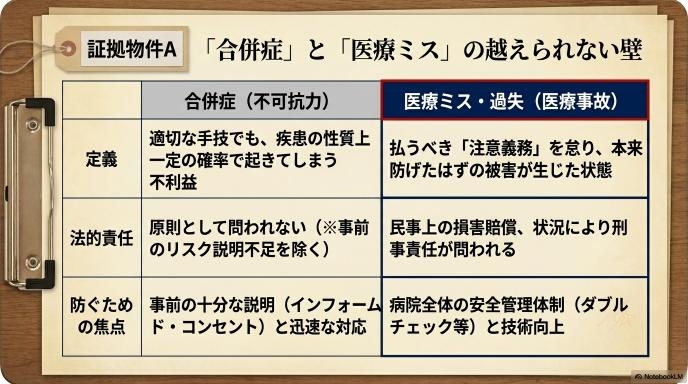
発端は「合併症」と「医療ミス」をどう見るかだった
| 比較項目 | 合併症(不可抗力) | 医療ミス・過失(医療事故) |
| 定義 | 適切な手技・管理を行っても、疾患や手術の性質上、一定の確率で起きてしまう不利益な症状。 | 医療従事者が払うべき「注意義務」を怠った結果、本来なら防げたはずの被害が生じた状態。 |
| 法的責任 | 原則として問われない。 ※ただし事前のリスク説明が不足していると「説明義務違反」に問われることがある。 | 民事上の損害賠償責任や、状況によっては刑事責任(業務上過失致死傷罪など)が問われる。 |
| 具体例 | ・手術後の予期せぬ感染症 ・薬の副作用によるアナフィラキシー ・高齢者の長期臥床による肺炎 | ・左右の足を取り違えて手術をした ・アレルギーがあると伝えていた薬を投与した ・検査結果の異常を見落として放置した |
| 防ぐための焦点 | 患者と家族への**事前の十分な説明(インフォームド・コンセント)**と、発生時の迅速な対応。 | 病院全体の**安全管理体制(ダブルチェックなど)**の徹底と、個人の技術向上。 |
議論の根っこにあるのは、医療行為によって悪い結果が起きたとき、それをどう評価するかという違いです。
医療には「合併症」という言葉があります。これは、どれだけ完璧に手術や治療を行っても、人間の体の構造上、一定の確率でどうしても起きてしまう好ましくない症状のことです。医師からすれば「最善を尽くした結果の合併症」であっても、法律の専門家である弁護士が患者側の代理人として介入する場合、「そこに防げる過失(医療ミス)は本当に無かったのか?」という厳しい視点でカルテを精査します。

結果だけを見れば同じ「患者さんが傷ついた状態」ですが、それが避けられない運命だったのか、それとも人為的なミスだったのか。ここの線引きが非常に難しいため、両者の意見は真っ向からぶつかりやすくなります。
医師側が恐れているのは“責任追及”そのものではない

医師たちがSNSで強い言葉を使って反発しているのを見ると、「責任逃れをしたいのかな?」と誤解してしまう人もいるかもしれません。しかし、彼らが本当に恐れているのは個人の責任追及というよりも、「このままでは高難度医療が崩壊してしまう」という危機感です。
小児心臓外科のように、小さな子どもの心臓を止めて行うような手術は、極度のプレッシャーと高度な技術が求められます。ただでさえ担い手が少なく、過酷な環境で働いているのに、「万が一結果が悪ければ、数千万円の損害賠償請求をされるかもしれない」というリスクまで背負わされたらどうなるでしょうか。「誰もそんな恐ろしい科の医者になりたがらない」と現場が凍りつくのは、ある意味で当然の反応だと言えます。
弁護士側が問題にしているのは結果よりも説明の中身
一方で、弁護士側は「結果が悪かったからとりあえず訴えよう」と言っているわけではありません。彼らが重視している大きなポイントの一つが、「事前の説明(インフォームド・コンセント)」です。
「手術をすればこういうリスク(合併症)が数パーセントの確率で起こり得ますよ。それでもやりますか?」という十分な説明があり、患者や家族がそれを心から理解して納得していたか。ここが問われます。つまり、手術の技術そのものにミスがなかったとしても、「そんな危険があるなんて、事前にちゃんと聞いていなかった!」と家族が感じるような状況であれば、それは「説明義務違反」という形で法的な問題になり得るのです。
看護師が感じるのは、正しさより先に“現場のしんどさ”
法廷やネット上では「過失の有無」や「権利」という言葉で整理されていきますが、実際の病棟はもっと泥臭くて、感情が入り乱れる場所です。私たち看護師が肌で感じているのは、理屈では片付かない現場の重苦しさです。
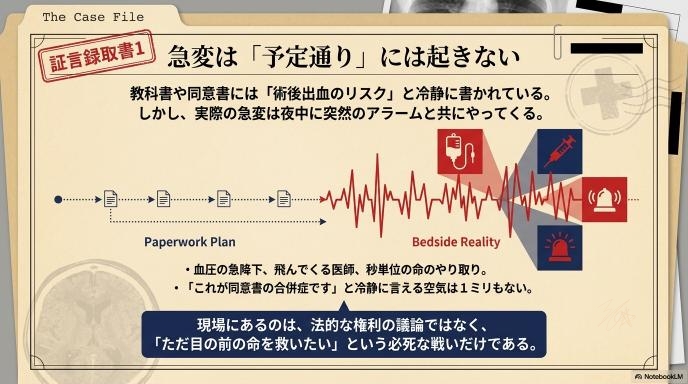
急変も合併症も、ベッドサイドでは予定通りに起きてくれない
教科書や同意書には「術後出血のリスク」「感染症のリスク」と文字で書かれていますが、実際の急変はいつも突然やってきます。
夜中の病棟で突然モニターのアラームが鳴り響き、血圧が急降下する。医師が飛んできて緊急の処置が始まる。その間、私たち看護師は薬剤を準備し、ルートを確保し、文字通り秒単位で命を繋ぐための戦いをします。「これが同意書に書いてあった合併症です」なんて冷静に言える空気は、そこには1ミリもありません。現場にあるのは、ただ目の前の命を救いたいという必死さだけです。

家族の不安を最初に受け止めるのは、たいてい看護師
手術室からご家族のもとへ向かうとき、あるいは急変の連絡を受けて駆けつけてきたご家族と最初に顔を合わせるとき。そこにある張り裂けそうな不安や、「なぜこんなことになったの?」という疑問の矛先を一番近くで受け止めるのは、多くの場合看護師です。
医師の専門的な説明を聞いた後、ご家族がポツリと「先生はああ言っていたけど、本当は失敗したんじゃないの…?」とこぼすことがあります。ご家族は医師には気を遣って聞けないことでも、看護師には感情をぶつけてくれることがあるのです。その悲痛な声を聞くたびに、医療の限界と、ご家族のやり場のない悲しみの間に挟まれて、私たち自身も胸を締め付けられます。
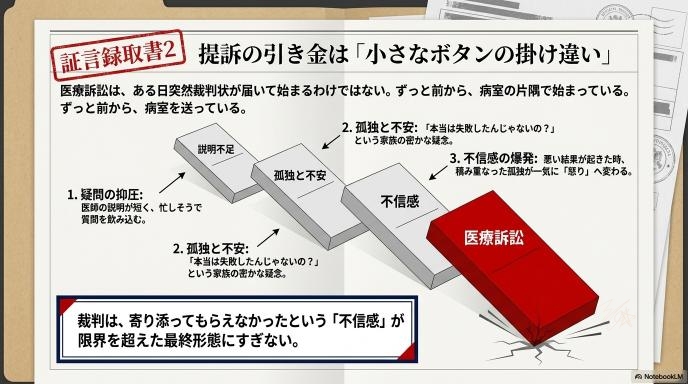
「訴える・訴えない」の前に、すれ違いはすでに始まっている
医療訴訟のニュースを見ると、「ある日突然、裁判状が届いた」という印象を持つかもしれません。しかし、現場にいると感じるのは、裁判になるずっと前から「小さなボタンの掛け違い」は始まっているということです。
例えば、医師からの説明の時間が短くて質問できなかった。忙しそうなスタッフに声をかけづらくて、不安を飲み込んでしまった。そうした「聞きたかったけど聞けなかった」「寄り添ってもらえなかった」という孤独感が積み重なり、悪い結果が起きたときの「不信感」へと一気に変わってしまうのです。裁判は、その不信感が限界を超えた最終形態にすぎません。
高難度手術ほど「結果が悪い=ミス」と言い切れない現実
医療の世界には、どうしても白黒つけられないグレーな領域が存在します。特に難易度の高い手術においては、そのグラデーションがさらに濃くなります。「結果が悪かったのだから、誰かがミスをしたに違いない」という単純な方程式は、過酷な医療現場には当てはまらないことが多いのです。
小児心臓外科のような分野は、そもそも成功の重みが違う
今回SNSで議論の的となった小児心臓外科は、医療の中でも極めて特殊で高難度な分野です。先天的に心臓に重い病気を持つ小さな子どもたちを救うため、医師たちは文字通りミリ単位の精度でメスを握ります。そもそも「手術をしなければ命が助からない」という絶望的な状況からスタートしていることが多く、一般的な予定手術とはプレッシャーの桁が違います。
ギリギリの状態で持ち込まれた命を、医師の卓越した技術とチームの力でなんとか繋ぎ止める。それは奇跡のような確率の積み重ねであり、最初から「絶対に成功する」と約束できるものではないという現実があります。
命を救う手術ほど、一定のリスクを避けきれないことがある
難しい病気を治そうとすればするほど、治療そのものが体へ与える負担も大きくなります。高難度手術において、「合併症」は単なる不運ではなく、常に隣り合わせにある脅威です。
手術が長引けば感染症のリスクは跳ね上がり、血流を操作すれば脳へのダメージという危険が伴います。医師たちは最新の注意を払い、医学的なガイドラインに沿って最善の手技を行いますが、人間の体は機械のようにはいきません。当時の最高水準の医療を提供したとしても、どうしても防ぎきれない悪化が存在するというのが、現場の偽らざる現実です。
それでも患者家族が納得できるとは限らない
医学的に「あれは避けられない合併症だった」と証明されたとしても、患者家族の心がそれに納得できるかどうかは全く別の問題です。
つい数時間前まで温かかった我が子が、あるいは大切な家族が、手術室から変わり果てた姿で出てきたとき。ご家族の頭の中はパニックになり、「どうして」「なぜ」という言葉が渦巻きます。医師から「全力を尽くしましたが、合併症により……」と説明されても、その言葉を素直に受け入れられる人は多くありません。頭では理解しようとしても、心が「誰かのせいにしなければ耐えられない」と叫ぶ。その深い悲しみが、時に医療者への怒りや訴訟へと向かってしまうことがあります。
問われているのは手技だけではなく“説明の質”でもある
では、医療訴訟を防ぐために必要なのは「絶対に失敗しない技術」だけなのでしょうか。実は、法的なトラブルに発展するケースの多くで争点になるのは、メスの入れ方ではなく「言葉の尽くし方」です。
合併症は避けられなくても、説明不足は防げるかもしれない
どんな名医にも合併症をゼロにすることはできませんが、手術前の「説明」を丁寧にすることはできます。「インフォームド・コンセント(説明と同意)」は、医療訴訟において非常に重要なキーワードです。
医師には、病気の状態や手術の目的だけでなく、「どんな危険性があるのか」「他にどんな治療法があるのか」を患者が理解できるように説明する義務があります。このプロセスが雑になっていると、いざ悪い結果が起きたときに「そんな話は聞いていない」「騙された」という激しい不信感を生む原因になります。手技のミスはなくても、説明義務違反という形で医療側の責任が問われることは実際に起こり得るのです。
同意書にサインしただけでは、納得したことにはならない
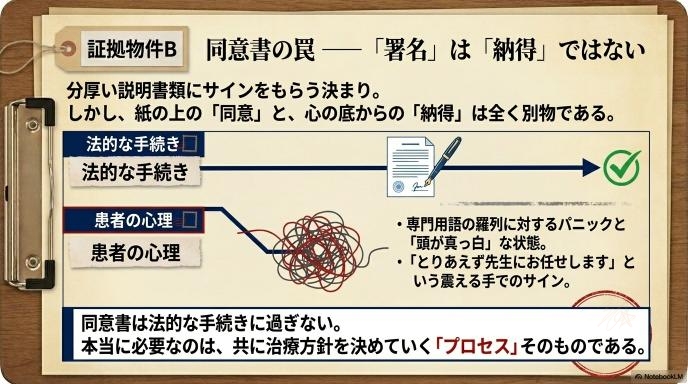
医療現場では、手術前に分厚い説明書類を渡し、最後にサインをもらうのが決まりになっています。しかし、紙の上の「同意」と、心の底からの「納得」は違います。
専門用語が並ぶ説明を一度聞いただけで、すべてを理解できる患者さんはいません。不安で頭が真っ白になっている状態のまま、「とりあえず先生にお任せします」と震える手でサインをしているご家族を、現場の看護師は数え切れないほど見ています。同意書はあくまで法的な手続きの一つにすぎず、本当に必要なのは「時間をかけて疑問を解消し、共に治療方針を決めていくプロセス」そのものです。
看護師がつなぐ一言が、後の信頼関係を左右する
だからこそ、医師の説明が終わった後のフォローが極めて重要になります。医師の前では緊張して聞けなかったことを、後から看護師がベッドサイドでそっと拾い上げる。
「さっきの先生のお話、難しかったですよね。気になるところはありませんでしたか?」 その一言があるだけで、患者家族は「自分たちは置き去りにされていない」と感じることができます。医療者と患者の間にしっかりとした信頼関係の橋が架かっていれば、たとえ予期せぬ結果が起きたとしても、いきなり「訴えてやる」という敵対関係にはなりにくいのです。
訴訟リスクが高まると、高難度医療の担い手はさらに減っていく
医療訴訟のニュースが報じられるたび、現場の医療従事者たちの間には重苦しい空気が漂います。個人の責任が厳しく問われる社会になればなるほど、日本の医療システムそのものが首を絞められていくという切実な問題があるからです。
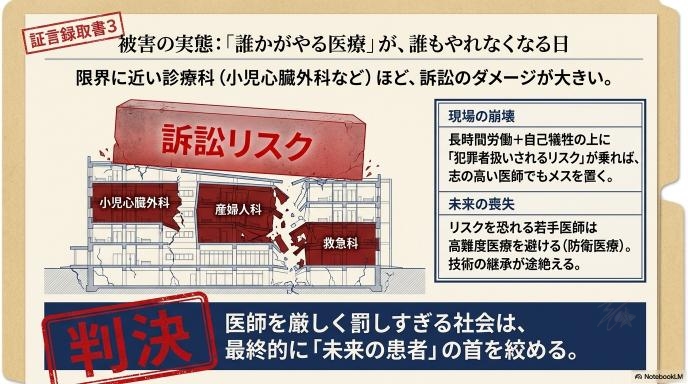
もともと限界に近い診療科ほどダメージが大きい
小児心臓外科や産婦人科、救急科など、常に命の危機と直面している診療科は、訴訟リスクが特に高いと言われています。しかし、これらの科はそもそも人員不足で、現場の医師たちの自己犠牲に近い長時間労働によってギリギリ成り立っているのが現状です。
過酷な労働環境に加えて、常に「訴えられるかもしれない」という精神的プレッシャーまで背負わされれば、どんなに志の高い医師でも心が折れてしまいます。「最善を尽くしても、結果次第で犯罪者のように扱われるなら、もうメスを置きたい」と考える医師が増えるのは、想像に難くありません。
「誰かがやる医療」は、気づけば誰もやれなくなる
さらに深刻なのは、次世代を担う若手医師への影響です。「あの科に行けば過労で倒れるか、訴えられて人生が終わるかだ」というイメージが定着すれば、若い医師たちは当然リスクの少ない診療科を選びます。
高難度手術は、経験豊富な指導医のもとで何年もかけて技術を継承していくことでしか維持できません。人材が途絶えれば、ある日突然「この地域ではもう、この手術はできません」という事態に陥ります。医師を厳しく罰することは、結果として「未来の患者が治療を受ける権利」を奪うことにも繋がりかねないのです。
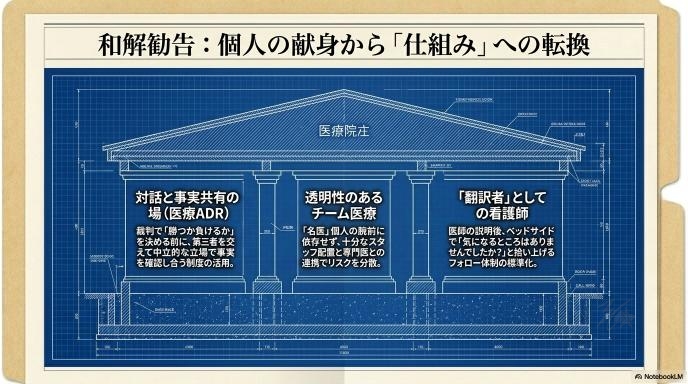
現場を守るには、個人の献身ではなく仕組みが必要
医療訴訟を恐れるあまり、医師が難しい手術を避けるようになる「防衛医療」を防ぐためには、個人の使命感に頼るのをやめるしかありません。
高難度医療を少数の「名医」の腕前だけで乗り切るのではなく、十分なスタッフの配置、集中治療の専門医との連携、そして万が一の事故が起きた際の病院組織としてのサポート体制など、チームと仕組みで医療を支える環境が必要です。現場の負担を減らさなければ、安全な医療は提供し続けられません。
患者の権利と医療者の防衛、本当に二者択一なのか
「患者が賠償を求める権利」と「医療者が委縮せずに治療を続ける環境」。この二つは、SNSの議論ではしばしば敵対するものとして語られますが、本当にどちらか一方しか選べないのでしょうか。
患者家族が求めているのは“処罰”だけではない
医療訴訟を起こす患者家族のすべてが、多額のお金や医師の処罰を第一に望んでいるわけではありません。多くのご家族が心の底で求めているのは、「何が起きたのか、本当のことが知りたい」という切実な願いと、「同じ悲劇を二度と繰り返さないでほしい」という祈りです。
病院側が自己防衛のために情報を隠したり、誠意のない対応をとったりしたときに、その悲しみは怒りへと変わり、訴訟という手段を選ばざるを得なくなります。透明性のある情報開示と、真摯な謝罪(過失への謝罪ではなく、悲しい結果に対する共感)があれば、法廷で争う前に分かり合えるケースは少なくありません。
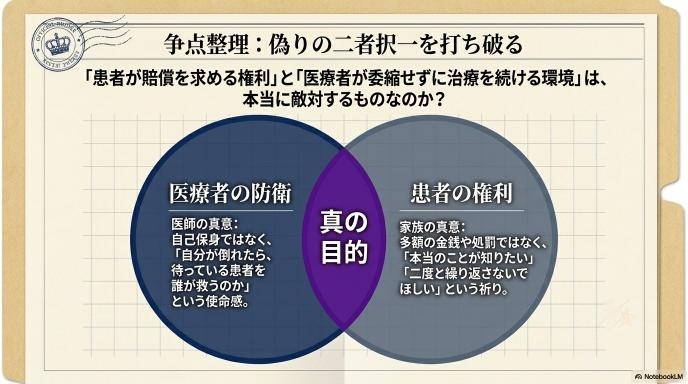
医療者が守りたいのは、自分よりも医療の継続かもしれない
一方で、医師たちが守りたいのも、単なる自分の保身やプライドだけではありません。彼らが恐れているのは、不当な責任追及によって自分のキャリアが絶たれること以上に、「自分が倒れたら、待っている患者たちを誰が救うのか」という現場の崩壊です。
患者のためにリスクを背負って挑戦した結果を、専門知識のない法曹や世間に冷たく裁かれることの無念さ。それが、SNSでの強い反発に繋がっています。
対立を深めるより、信頼を立て直す仕組みが必要
お互いに「守りたいもの」があるからこそ、裁判という「勝つか負けるか」の場に持ち込む前に、対話できる仕組みが求められています。
現在では、医療事故調査制度や、弁護士を交えながらも裁判外で話し合いによる解決を目指す医療ADR(裁判外紛争解決手続き)といった仕組みが整いつつあります。「訴えるか、泣き寝入りか」の二極化を防ぎ、医療者と患者双方が中立的な立場で事実を確認し合える場をいかに機能させるかが、今後の大きな鍵になります。
看護師目線で考える、本当に守るべきもの
医師の葛藤も、患者家族の計り知れない悲しみも、その両方を一番近くで見てきた看護師の視点から見ると、どちらかを完全に「悪者」にして終わる議論ほど虚しいものはありません。
まず守りたいのは、患者家族が置き去りにされないこと
医療がどれだけ高度になっても、その中心にいるのは生身の人間です。納得のいかない結果に直面し、暗闇の中に突き落とされたご家族を、医療の専門用語や法的な理屈だけで納得させることはできません。彼らの悲しみに寄り添い、何度でも時間をかけて言葉を尽くす。その泥臭いプロセスから逃げないことが、医療者に求められる最低限の誠意です。
同時に守らなければいけないのは、挑戦できる医療現場
同時に、誰かの命を救うために自らの人生を削ってメスを握る医師たちを、孤立させてはなりません。100%の成功が約束されていない領域に挑む勇気を社会全体でリスペクトし、システムとして彼らを守る防波堤がなければ、日本の高度医療は確実に失われてしまいます。
“誰かを悪者にするだけ”では、現場も患者も救われない
医療ミスを隠蔽することは絶対に許されません。しかし、「合併症」という避けられない悲劇に対してまで、吊るし上げるための犯人探しをしてしまえば、最終的に首を絞められるのは私たち自身です。「医療側VS患者側」という分断を煽るのではなく、どうすれば少しでも悲しいすれ違いを減らせるかを、社会全体で考えていく必要があります。
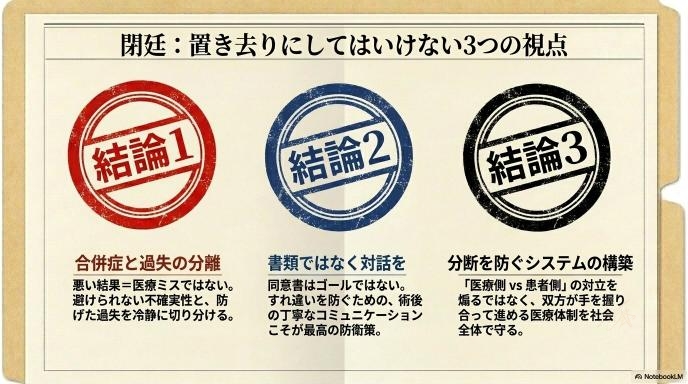
まとめ|医療訴訟の議論で置き去りにしてはいけない視点

高難度手術における合併症と訴訟責任の議論は、簡単に答えが出るものではありません。しかし、この複雑な問題を考える上で、以下の視点を持つことが重要です。
- 合併症と過失は分けて考えるべき: 悪い結果=医療ミスではありません。当時の医療水準で避けられない結果だったのかを冷静に判断する必要があります。
- それでも説明と対話の不足は軽く見てはいけない: リスクの事前共有や、術後の丁寧な対話が不足していると、それは別の次元での「医療側の落ち度」となり得ます。
- 分断の手前で立ち止まる仕組みを: 裁判で白黒つける前に、第三者を交えて事実を共有し、感情のすれ違いを紐解くための制度やチーム医療の拡充が急務です。
医療とは、完全な魔法ではありません。リスクを伴う不確実な道を、医療者と患者が手を握り合って進んでいくものです。その繋いだ手が離れてしまわないよう、丁寧なコミュニケーションと、それを支える医療体制の構築が何よりも求められています。
参考元一覧
【看護倫理とインフォームド・コンセントについて】
- 日本看護協会:インフォームドコンセントと倫理 https://www.nurse.or.jp/nursing/rinri/text/basic/problem/informed.html
- 日本看護協会:看護者の倫理綱領 https://www.nurse.or.jp/nursing/assets/statistics_publication/publication/rinri/code_of_ethics.pdf
【最高裁判例・法的解釈について】
- 裁判所:医療訴訟関連の判例(説明義務・医療水準など) https://www.courts.go.jp/assets/hanrei/hanrei-pdf-2313.pdf https://www.courts.go.jp/assets/hanrei/hanrei-pdf-6019.pdf
- 裁判所:医事関係訴訟委員会の資料 https://www.courts.go.jp/saikosai/iinkai/izikankei/index.html
【高難度医療(小児心臓外科)の現状と課題】
- 日本小児循環器学会:2025年提言(先天性心疾患手術の体制など) https://jspccs.jp/wp-content/uploads/teigen_20250116.pdf
【医療安全と事故後の対話・ADR制度について】
- 厚生労働省:医療事故調査制度について https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000061201.html
- 日本弁護士連合会:医療ADR(裁判外紛争解決手続き) https://www.nichibenren.or.jp/activity/resolution/adr/medical_adr.html

コメント